לונג ראַק (בראָנטשיאַל קאַרסינאָמאַ) איז איינער פון די מערסט פּראָסט קאַנסערס אין דייַטשלאַנד. די מערסט וויכטיק ריזיקירן פאַקטאָר איז סמאָוקינג. פּאַסיוו סמאָוקינג קען אויך פירן צו לונג ראַק. די מאַליגנאַנט אָנוווקס קענען זיין באהאנדלט אין אַ פאַרשיידנקייַט פון וועגן, אַרייַנגערעכנט טשעמאָ און כירורגיע. פונדעסטוועגן, לונג ראַק איז ראַרעלי קיוראַבאַל. לייענען דאָ אַלע וויכטיק אינפֿאָרמאַציע וועגן לונג ראַק!
לונג ראַק: קורץ איבערבליק
- סימפּטאָמס: אין דער ערשטער אָפט ניט-בלויז סימפּטאָמס אַזאַ ווי פּערסיסטענט הוסט, קאַסטן ווייטיק און מידקייַט. שפּעטער, סימפּטאָמס אַזאַ ווי שאָרטנאַס פון אָטעם, מילד היץ, שטרענג וואָג אָנווער און בלאַדי ספּוטום קען זיין מוסיף.
- הויפּט פארמען פון לונג ראַק: מערסט אָפט איז ניט-קליין צעל לונג ראַק (מיט אַדענאָקאַרזינאָמאַ, סקוואַמאָוס צעל קאַרסינאָמאַ עטק). ווייניקער פּראָסט אָבער מער אַגרעסיוו איז קליין צעל לונג ראַק.
- ז: ספּעציעל סמאָוקינג. אנדערע ריזיקירן סיבות אַרייַננעמען אַסבעסטאַס, אַרסעניק קאַמפּאַונדז, ראַדאָן, אַ הויך מדרגה פון פּאַלוטאַנץ אין די לופט און אַ נידעריק-וויטאַמין דיעטע.
- ינוועסטאַגיישאַנז: X-Ray פון קאַסטן (X-Ray קאַסטן), קאַמפּיוטייטיד טאָמאָגראַפי (CT), MRI (מאַגנעטיק רעזאַנאַנס ימאַגינג, MRI), דורכקוק פון געוועב סאַמפּאַלז (ביאָפּסיעס), Positron ימישאַן טאָמאָגראַפי (יוזשאַוואַלי אין קאָמבינאַציע מיט CT ווי FDG-PET / CT), בלוט טעסץ, דורכקוק אַרויסוואַרף, דורכקוק "לונג וואַסער" (פּלעוראַל פונקציע)
- טעראַפּיע אָפּציעס: כירורגיע, ראַדיאָטהעראַפּי, קימאָוטעראַפּי.
- פאָרויסזאָגן: לונג ראַק איז יוזשאַוואַלי אנערקענט שפּעט און איז דעריבער ראַרעלי קיוראַבאַל.
לונג ראַק: וואונדער
לונג ראַק (לונג קאַרסינאָמאַ) ז אין ערשטער אָפט ניט אָדער בלויז נאַנספּאַסיפיק טענות, די אַרייַננעמען מידקייַט, הוסט אָדער קאַסטן ווייטיק, אָבער אַזאַ טענות קענען אויך האָבן פילע אנדערע סיבות, אַזאַ ווי אַ קאַלט אָדער בראָנטשיטיס. דעריבער, לונג ראַק איז אָפט ניט דערקענט אין פרי סטאַגעס. דאָס מאכט די טעראַפּיע מער שווער.
מער פּראַנאַונסט וואונדער גרונט לונג ראַק ווען עס איז שוין אַוואַנסירטע. דערנאך, למשל גיך וואָג אָנווער, בלאַדי ספּוטום און שאָרטנאַס פון אָטעם פּאַסירן.
האט די לונג ראַק שוין טאָכטער קרובים (מעטאַסטאַסעסמערסטנס געשאפן אין אנדערע טיילן פון דער גוף אנדערע סימפּטאָמס צוגעגעבן. למשל, מעטאַסטאַסאַז אין די מאַרך קענען שעדיקן די נערוועס. מעגלעך פאלגן אַרייַננעמען קאָפּווייטיק, עקל, וויזשאַוואַל און וואָג דיסאָרדערס אָדער אפילו פּאַראַליסיס. אויב די קאַנסעראַס סעלז האָבן קעגן די ביינער, אַרטראָסיס-ווי ווייטיק קענען פּאַסירן.
לייענען מער וועגן די פאַרשידענע וואונדער פון לונג ראַק אין דעם אַרטיקל לונג ראַק: סימפּטאָמס.
לונג ראַק: סטאַגעס
ווי ראַק, לונג ראַק אַקערז ווייַל סעלז דידזשענערייט. אין דעם פאַל, זיי זענען סעלז פון די לונג געוועב. די דידזשענערייטיד סעלז מערן אַנקאַנטראָולאַבאַל און דיספּלייס געזונט געוועב אין זייער סוויווע. שפּעטער, יחיד ראַק סעלז קענען פאַרשפּרייטן דורך די בלוט און לימף כלים אין דעם גוף. אָפט זיי פאָרעם אַ צווייטיק אָנוווקס (מעטאַסטאַסיס) אנדערש.
א לונג ראַק קרענק קענען זיין אַזוי ווייַט אַוואַנסירטע. צום ביישפּיל, מען רעדט פון אַ פרי בינע אָדער, אין ערגסט פאַל, פון די סוף בינע פון די לונג ראַק. אָבער דאָס זענען נישט פּונקט דיפיינד טערמינען. צוליב דעם, רופאים יוזשאַוואַלי נוצן די אַזוי-גערופֿן TNM קלאַסאַפאַקיישאַן: עס אַלאַוז די יחיד לונג קאַנסערס צו זיין דיסקרייבד פּינטלעך. דאָס איז וויכטיק ווייַל די באַהאַנדלונג און לעבן יקספּעקטאַנסי פון אַ פּאַציענט אָפענגען אויף די ריספּעקטיוו בינע פון לונג ראַק.
לונג ראַק: TNM קלאַסאַפאַקיישאַן און סטאַגעס
די TNM סכעמע איז אַן אינטערנאַציאָנאַלע סיסטעם צו שילדערן די פאַרשפּרייטן פון אַ אָנוווקס. עס זאגט:
- "ה" פֿאַר די גרייס פון דעם הומאָרס
- "ען" פֿאַר די מעגלעך ינוואַלוומאַנט פון לימף נאָודז (עןodi lymphatici)
- "ב" פֿאַר די מעגלעך בייַזייַן פון בעטאַסטאַסען
פֿאַר יעדער פון די דרייַ קאַטעגאָריעס איר באַשטימען אַ נומעריקאַל ווערט. דאָס ינדיקייץ ווי אַוואַנסירטע די ראַק פון אַ פּאַציענט איז.
די פּינטלעך TNM קלאַסאַפאַקיישאַן פֿאַר לונג ראַק איז קאָמפּלעקס. די פאלגענדע טאַבלע גיט אַ פּראָסט איבערבליק:
|
טנם |
אָנוווקס כאַראַקטער ביי דיאַגנאָסיס |
דעקלאַראַציע |
|
טקס |
אַקאַלט (פאַרבאָרגן) קערקומין |
ניט ראַדיאָגראַפס אדער קאַמפּיוטאַד טאָמאָגראַפי (קאָרט) קענען דעטעקט אַ אָנוווקס, אָבער די ספּוטום פון דער פּאַציענט האט קאַנסעראַס סעלז. |
|
ט 1 |
דער אָנוווקס איז קלענערער ווי 3 סענטימעטער. דער הויפּט בראָנטשוס איז נישט אַפעקטאַד. |
די הויפּט בראָנטשי זענען די ערשטע צווייגן פון די טראַטשעאַ אין די לונגען. |
|
ט 2 |
דער אָנוווקס האט אַ גרייס פון 3-5 סענטימעטער (ט 2 אַ) אָדער 5 צו 7 סענטימעטער (ט 2 ב) |
און / אָדער אין מינדסטער איינער פון די ווייַטערדיק קרייטיריאַ איז געגעבן:
|
|
ט 3 |
די אָנוווקס איז גרעסער ווי 7 סענטימעטער |
אָדער געגעבן לפּחות איינער פון די ווייַטערדיק קרייטיריאַ:
|
|
ט 4 |
אָנוווקס גרייס ניט מער פיעסעס אַ ראָלע דאָ, אַנשטאָט דעם בינע איז פאָרשטעלן ווען
|
|
|
נ0 |
קיין ינוואַלוומאַנט פון לימף נאָדע |
|
|
נ 1 |
יפּסילאַטעראַל לימף ינוואַלוומאַנט אַרום די בראָנטשי (פּעריבראָנטשיאַל) אָדער אויף די פּלאַץ פון פּאָזיציע פון די פּולמאַנערי כלים און הויפּט בראָנטשי אין די לונגען (הילאַר) |
דער טערמין "יפּסילאַטעראַל" מיטל אַז די אַפעקטיד לימף נאָדע איז אין דער זעלביקער לונג אָדער האַלב פון די גוף ווי די קאַוסאַטיווע לונג אָנוווקס. "קאַנטראַאַטעראַל" מיטל אַז לימף נאָודז פון די אנדערע האַלב פון די גוף / לונג זענען אַפעקטאַד. |
|
נ 2 |
יפּסילאַטעראַל לימפאָונע ינוואַלוומאַנט אונטער די בראַנטשינג פון די הויפּט בראָנטשי (סובקאַרינאַל) אָדער קאַסטן קאַוואַטי צווישן די צוויי לונגען (מעדיאַסטינאַל) |
|
|
נ 2 |
יפּסילאַטעראַל לימף נאָד ינוואַלוומאַנט אויבן די קלאַוויקלע (סופּראַקלאַוויקולאַר) אָדער די האַלדז אָדער ינפעסטיישאַן (לפּחות) פון אַ קאַנטראַאַטעראַל לימף נאָדע |
|
|
מ0 |
קיין ווייַט מעטאַסטאַסעס |
|
|
מ1אַ |
מעטאַסטאַסעס אין די קאַנטראַאַטעראַל לונג און / אָדער שווער ינוואַלוומאַנט פון די לונג ונטערשלאַק און / אָדער ראַק סעלז אין די עפפוסיאָן פליסיק פון די לונג ונטערשלאַק זענען דיטעקטאַבאַל |
|
|
מ1ב |
ווייַט מעטאַסטאַסעס |
ווייַט מעטאַסטאַסיז יוזשאַוואַלי ווירקן די לעבער, מאַרך, ביינער און אַדרענאַל גלאַנדז |
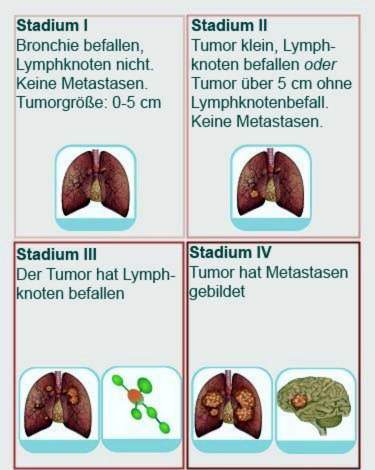
די TNM קלאַסאַפאַקיישאַן דיטערמאַנז די לונג ראַק בינע: 4 סטאַגעס זענען אונטערשיידן. די העכער די בינע, די מער אַוואַנסירטע די קרענק:
לונג ראַק בינע
דער בינע איז צעטיילט אין A און B. סטאַגע יאַ קאָראַספּאַנדז צו אַ קלאַסאַפאַקיישאַן פון ט 1 נ 0 מ 0. דאָס איז: די מאַליגנאַנט לונג אָנוווקס איז ווייניקער ווי דרייַ אינטשעס. די הויפּט בראָנטשוס איז נישט אַפעקטאַד דורך ראַק. אין דערצו, קיין לימף נאָודז זענען אַפעקטאַד און קיין ווייַט מעטאַסטאַסיז האָבן נאָך געשאפן.
אין בינע יב, די אָנוווקס האט אַ קלאַסאַפאַקיישאַן פון ט 2 אַ נ 0 מ 0: עס איז דריי צו פינף סענטימעטער אין גרייס און קאַנפיינד צו די לונגען. דער אָנוווקס האט דעריבער ניט אַפעקטאַד לימף נאָודז אָדער צעוואָרפן אין אנדערע אָרגאַנס אָדער געוועבן.
אין דער ערשטער בינע, לונג ראַק האט דער בעסטער פּראָגנאָסיס און איז אָפט קיוראַבאַל.
לונג ראַק בינע וו
אויך דאָ און A און B. די בינע IIA ינקלודז לונג טומאָרס פון די ט 2 ב קאַטעגאָריע וואָס האָבן נישט אַפעקטאַד לימף נאָודז (N0) אָדער האָבן געשאפן מעטאַסטאַסעס (M0). דאָ טומאָרס פון די קאַטעגאָריע T1 N1 M0 געהערן דאָ.
בינע IIB כולל טומאָרס פון די קלאַסאַפאַקיישאַן ט 3 נ 0 מ 0 אָדער ט 2 ב נ 1 מ 0.
אפילו אין בינע II, לונג ראַק איז נאָך קיוראַבאַל אין עטלעכע פאלן. די לעבן יקספּעקטאַנסי פון פּאַטיענץ איז שוין נידעריקער ווי אין בינע איך.
לונג ראַק בינע III
בינע IIIA איז ווען לונג ראַק איז קלאַסאַפייד ווי ט 1 / ט 2 נ 2 מ 0 אָדער ט 3 נ 1/2 מ 0 אָדער ט 4 נ 0 מ 0. בינע IIIB באשרייבט יעדער לונג ראַק מיט N3 M0 אָדער T4 N2 M0.
אין לונג ראַק בינע III, דער אָנוווקס איז פּראַגרעסט אַזוי ווייַט אַז פּאַטיענץ קענען בלויז זיין געהיילט אין זעלטן קאַסעס.
לונג ראַק בינע IV
לעבן יקספּעקטאַנסי און גיכער פֿאַר אָפּזוך זענען זייער נידעריק אין דעם בינע. דער פּאַציענט קען בלויז באַקומען פּאַליאַטיוו טעראַפּיע: עס יימז צו גרינגער מאַכן די סימפּטאָמס און פאַרלענגערן ניצל. בינע IV ינקלודז יעדער לונג ראַק וואָס האט שוין געשאפן ווייַט מעטאַסטאַסעס (M1). אָנוווקס גרייס און ינוואַלוומאַנט פון לימף נאָדע שפּילן ניט מער אַ ראָלע – זיי קענען בייַטן.
בראַנטשיאַל קאַרסאַנאָומאַ פון קליין צעל: אָלטערנאַטיוו קלאַסאַפאַקיישאַן
רופאים אונטערשיידן צוויי הויפּט גרופּעס פון לונג ראַק: קליין צעל לונג קאַרסינאָמאַ און ניט-קליין צעל לונג ראַק (זען ווייטער). ביידע קענען זיין קלאַסאַפייד לויט די אויבן TNM קלאַסאַפאַקיישאַן אין סטאַדיומס.
אנדערש קלאַסאַפאַקיישאַן פֿאַר אַלטערנאַטי בראַנטשיאַל קאַרסינאָומאַ קענען זיין געוויינט אַלטערנאַטיוועלי:
- זייער לימיטעד קרענק: מאַקסימום אַרויף צו ט 2 און נ 1
- לימיטעד קרענק: ט 3/4 מיט נ 0/1 אָדער ט 1 דורך ט 4 מיט נ 2 / נ 3
- ברייט קרענק: M1 פרייַ פון ט און ען
לונג ראַק: באַהאַנדלונג
די טעראַפּיע פון אַ בראַנטשיאַל קערקומין איז זייער קאָמפּליצירט. עס איז ינדיווידזשואַלי אַדאַפּטיד צו יעדער פּאַציענט: ערשטנס, עס דעפּענדס אויף די טיפּ און פאַרשפּרייטן פון לונג ראַק. די עלטער און אַלגעמיין געזונט פון די פּאַציענט אויך שפּילן אַ וויכטיק ראָלע אין טעראַפּיע פּלאַנירונג.
אויב באַהאַנדלונג יימז צו היילן די לונג ראַק, עס איז גערופֿן איינער קיוראַטיוו טעראַפּיע, פּאַטיענץ וואָס זענען ניט מער קענען צו היילן באַקומען איין פּאַליאַטיוו טעראַפּיע, עס איז בדעה צו מאַקסאַמייז די פּאַציענט 'ס לעבן און באַפרייַען זיין סימפּטאָמס.
דאקטוירים פון פאַרשידענע דיסאַפּלאַנז פון אַ שפּיטאָל רעקאָמענדירן יעדער אנדערע וועגן די לעצט באַהאַנדלונג סטראַטעגיע. די ינקלודז, למשל, ראַדיאָלאָגיסץ, סערדזשאַנז, ינטערנאַסץ, ראַדיאַציע רופאים און פּאַטאַלאַדזשיס. אין רעגולער סעשאַנז ("אָנוווקס באָרדז") זיי פּרובירן צו געפֿינען די בעסטער לונג ראַק טעראַפּיע פֿאַר אַ פּאַציענט.
עס זענען דריי פאַרשידענע טעראַפּיוטיק אַפּראָוטשיז, געוויינט ינדיווידזשואַלי אָדער אין קאָמבינאַציע:
- אַ אָפּעראַציע צו באַזייַטיקן די אָנוווקס
- קימאָוטעראַפּי מיט ספּעציעל דרוגס קעגן ראַק סעלז
- די ראַדיאַציע פון די אָנוווקס
לונג ראַק: כירורגיע
א אמת געלעגנהייט פֿאַר אָפּזוך אין לונג ראַק יוזשאַוואַלי נאָר ווי לאַנג ווי איר קענען אַרבעטן אויף עס. דער כירורג פרובירט צו גאָר באַזייַטיקן די קאַנסעראַס לונג געוועב. ער אויך שנייַדן אויס אַ קאַנט פון געזונט געוועב. אַזוי ער וויל צו מאַכן זיכער אַז קיין ראַק סעלז זענען לינקס הינטער. דעפּענדינג אויף די פאַרשפּרייטן פון בראָנטשיאַל קאַרסינאָמאַ, איר קענען אַראָפּנעמען עס איין אָדער צוויי לונג לאָבעס (לאָבעקטאָמי, בילאָבעקטאָמי) אָדער אפילו איינער גאַנץ לונג (פּנעומאָנעקטאָמי).
אין עטלעכע פאלן, עס וואָלט זיין זינען צו נעמען אַ גאַנץ לונג. דער נעבעך געזונט פון דער פּאַציענט ערלויבט נישט דאָס. דערנאך די כירורג רימוווז ווי פיל ווי נייטיק, אָבער ווי קליין ווי מעגלעך.
אין דער אָפּעראַציע, די אַרומיק לימף נאָודז שנייַדן אויס (דייאַסטיאַסטאַנאַל לימף נאָדע דייסעקשאַן). דאָס איז געטאן אפילו אויב די פּרילימאַנערי יגזאַמאַניישאַנז האָבן געגעבן קיין אָנווייַז פון קאַנסעראַס ינוואַלוומאַנט פון די לימף נאָודז. אָפט די ביסט דער ערשטער סטאַנציע פֿאַר אַ מאַך, וואָס קען נישט זיין אנערקענט אין די אָנהייב.
צום באַדויערן, עס איז אָפט קיין געלעגנהייַט אַז אַן אָפּעראַציע קען היילן די לונג ראַק: דער אָנוווקס איז שוין צו אַוואַנסירטע. אין אנדערע פּאַטיענץ, דער אָנוווקס וואָלט זיין אין פּרינציפּ אָפּעראַבאַל. אָבער, די לונג פונקציע פון דער פּאַציענט איז אַזוי שלעכט אַז ער קען נישט קענען צו קאָפּע מיט רימוווינג טיילן פון די לונגען. אין דעם גאַנג, די דאקטוירים דעריבער טשעק מיט ספּעציעל יגזאַמאַניישאַנז צי אַ אָפּעראַציע פון אַ פּאַציענט איז זינען.
לונג ראַק: כעמאָ
ווי פילע אנדערע קאַנסערס, לונג ראַק קענען אויך זיין באהאנדלט מיט קימאָוטעראַפּי. דער פּאַציענט באקומט מעדאַקיישאַנז אַז ינכיבאַץ צעל אָפּטייל און אַזוי אָנוווקס וווּקס. די אגענטן זענען גערופֿן קימאָוטעראַפּעוטיק אגענטן אָדער סיטאָסטאַטיק דרוגס.
קימאָוטעראַפּי אַליין איז ניט גענוג צו היילן לונג ראַק. זיי זענען דעריבער יוזשאַוואַלי געניצט אין קאָמבינאַציע מיט אנדערע טריטמאַנץ. למשל, עס קען זיין געטאן פריערדיק צו כירורגיע צו ייַנשרומפּן די אָנוווקס (נעאָאַדדזשווואַנט קימאָוטעראַפּי). דער כירורג מוזן שנייַדן ווייניקער געוועב.
אין אנדערע פאלן, נאָך-אָפּעראַטיווע קימאָוטעראַפּי איז געמיינט צו צעשטערן קיין ראַק סעלז נאָך אין דעם גוף (אַדדזשווואַנט קימאָוטעראַפּי).
קימאָוטעראַפּי פֿאַר לונג ראַק יוזשאַוואַלי יגזיסץ עטלעכע באַהאַנדלונג סייקאַלז, עס זענען עטלעכע טעג ווען דער דאָקטער אַדמיניסטערז די מעדאַקיישאַן. אין צווישן, צוויי צו דריי-וואָך באַהאַנדלונג ברייקס זענען גענומען. מערסטנס, דער פּאַציענט באקומט די דרוגס ווי אַ ינפיוזשאַן דורך אַ אָדער. טייל מאָל, אָבער, די פּרעפּעריישאַנז זענען אויך געגעבן אין טאַבלעט פאָרעם (באַל-פּע).
צו קאָנטראָלירן די ווירקונג פון קימאָוטעראַפּי, דער פּאַציענט איז קעסיידער יגזאַמאַנד דורך קאַמפּיוטאַד טאָמאָגראַפי (קאָרט). דער דאָקטער דערקענט אויב ער האט צו סטרויערן די קימאָוטעראַפּי. ער קען, למשל, פאַרגרעסערן די מעדיצין דאָזע אָדער פאָרשרייַבן אן אנדער סיטאָסטאַטיק מעדיצין.
לונג ראַק: ראַדיאַציע
אן אנדער צוגאַנג צו באַהאַנדלונג פון לונג ראַק איז ראַדיאַציע. לונג ראַק פּאַטיענץ יוזשאַוואַלי באַקומען ראַדיאָטהעראַפּי אין אַדישאַן צו אן אנדער פאָרעם פון באַהאַנדלונג. ווי קימאָוטעראַפּי, ראַדיאַציע קען זיין, למשל איידער אָדער נאָך כירורגיע געטאן. אָפט זיי זענען אויך געניצט אין אַדישאַן צו קימאָוטעראַפּי. אַז ס וואָס איר רופן עס טשעמאָראַדיאָטהעראַפּי.
עטלעכע לונג ראַק פּאַטיענץ אויך באַקומען אַ אַזוי-גערופֿן פּראַפילאַקטיק קראַניאַל יריידייישאַן, אין אנדערע ווערטער, דער שאַרבן איז יריידיייטיד ווי אַ פּריקאָשאַן צו פאַרמייַדן די פאָרמירונג פון מאַרך מעטאַסטאַסעס.
אויב די לונג ראַק איז נאָך אין אַ זייער פרי בינע, יריידייישאַן איז אָפט גענוג ווי די פּיאַטע טעראַפּיע צו היילן די פּאַציענט.
אנדערע טריטמאַנץ פֿאַר לונג ראַק
די דערמאנט טהעראַפּיעס זענען אַימעד גלייַך אויף די ערשטיק אָנוווקס און מעגלעך מעטאַסטאַסאַז פון לונג ראַק. אין דעם גאַנג פון די קרענק, אָבער, פאַרשידן טענות און קאַמפּלאַקיישאַנז קען פּאַסירן, וואָס מוזן אויך זיין באהאנדלט:
- ווען עס איז אַן עפוסיאָן צווישן די לונגען און די לונגפּלעוראַל עפפוסיאָן), עס סאַקס אים אַוועק (Pleurapunktion). אויב די עפפוסיאָן האלט ווידער, איר קענען אַרייַנלייגן אַ קליין רער צווישן די לונג און פּלעוראַ, איבער וואָס די פליסיק פלאָוז. ער סטייז מער אין דעם גוף (קאַסטן דריינאַדזש).
- דער אָנוווקס קענען בלידינג אין די בראָנטשי גרונט. די קענען זיין סטאַפּט, למשל, דורך סאַלעקטיוולי פאַרמאַכן די בלוט שיף אין קשיא, למשל ווי אַ טייל פון אַ בראָנטשאָסקאָפּי.
- די גראָוינג אָנוווקס קענען פאַרמאַכן בלוט כלים אָדער אַירווייַס, צו מאַכן עס ווידער, איר קענען אַרייַנלייגן אַ סטענט אַזוי סטייבאַלייזינג רער. אין אנדערע פאלן, די אָנוווקס געוועב איז אַוועקגענומען אויף די באַטייַטיק פּלאַץ, למשל מיט אַ לאַזער.
- אַוואַנסירטע לונג ראַק קענען אָנמאַכן שטרענג ווייטיק (ראַק ווייטיק). דער פּאַציענט באקומט דערנאָך אַ פּאַסיק ווייטיק טעראַפּיע, למשל אַנאַלדזשיסיק ווי אַ טאַבלעט אָדער שפּריץ. ראַדיאַציע קענען צושטעלן רעליעף פֿאַר ווייטיקדיק ביין מעטאַסטאַסעס.
- שוועריקייט אין ברידינג קענען זיין ריליווד מיט מעדאַקיישאַנז און זויערשטאָף. נוציק זענען ספּעציעל ברידינג טעקניקס און געהעריק סטאָרידזש פון די פּאַציענט.
- בייַ שווער וואָג אָנווער איר קען דאַרפֿן צו אַרטאַפישאַלי פירן די פּאַציענט.
- זייַט יפעקס פון קימאָוטעראַפּי אַזאַ ווי עקל און אַנעמיאַ קענען זיין באהאנדלט מיט צונעמען מעדאַקיישאַנז.
אין דערצו צו די באַהאַנדלונג פון גשמיות יילמאַנץ, עס איז אויך זייער וויכטיק אַז דער פּאַציענט מענטאַלי געזונט געקוקט נאָך איז. פּסיטשאָלאָגיסץ, געזעלשאַפטלעך באַדינונגען און זעלבסט-הילף גרופּעס הילף מיט קרענק פאַרוואַלטונג. דאָס ינקריסאַז די לעבן קוואַליטעט פון דער פּאַציענט. די קרובים קענען און זאָל זיין אַרייַנגערעכנט אין די טעראַפּיע קאַנסעפּס.
בראַנטשיאַל קאַרסאַנאָומאַ פון קליין צעל
די באַהאַנדלונג פון לונג ראַק איז ינפלואַנסט דורך וואָס טיפּ פון אָנוווקס. דעפּענדינג אויף די סעלז פון די לונג געוועב צו ראַק סעלז, די דאקטוירים ויסטיילן צוויי הויפּט גרופּעס פון לונג ראַק: איינער פון זיי איז קליין צעל לונג ראַק (SCLC = קליין צעל לונג ראַק).
דער טיפּ פון לונג ראַק וואקסט זייער שנעל און פארמען אַ פרי מעטאַסטאַסיז (מעטאַסטאַסעס) אין אנדערע טיילן פון דער גוף. דאָ איז קימאָוטעראַפּי די מערסט וויכטיק טעראַפּיע. פילע פּאַטיענץ אויך באַקומען ראַדיאָטהעראַפּי. דאָס זאָל פֿאַרבעסערן די גיכער פון הצלחה פון די באַהאַנדלונג.
כירורגיע יוזשאַוואַלי בלויז זינען אויב די אָנוווקס איז נאָך זייער קליין און קיין אָדער בלויז אַ ביסל ארומיקע לימף נאָודז זענען אַפעקטאַד. אָבער, דאָס אַפּלייז בלויז צו יחיד פּאַטיענץ: אין דער צייט פון דיאַגנאָסיס, קליין צעל לונג ראַק איז יוזשאַוואַלי מער אַוואַנסירטע.
לייענען מער וועגן דער אַנטוויקלונג, באַהאַנדלונג און פּראָגנאָסיס פון דעם פאָרעם פון לונג ראַק אין דעם אַרטיקל SCLC: Small Cell Lung Cancer.
ניט-קליין צעל לונג קאַרסינאָמאַ
ניט-קליין צעל לונג ראַק איז די מערסט פּראָסט פאָרעם פון לונג ראַק. עס איז אָפט אַבריוויייטיד צו NSCLC ("ניט-קליין צעל לונג ראַק"). שטרענג גערעדט, דער טערמין "ניט-קליין צעל בראַנטשיאַל קאַרסינאָמאַ" ינוואַלווז פאַרשידן טייפּס פון טומאָרס. די אַרייַננעמען, למשל, אַדענאָקאַרזינאָמאַ און סקוואַמאָוס צעל קאַרסינאָמאַ.
פֿאַר אַלע ניט-קליין צעל לונג קאַרסינאָמאַס, זיי וואַקסן סלאָולי ווי קליין צעל לונג ראַק און שפּעטער פאָרמירונג מעטאַסטאַסעס. זיי טאָן ניט ריספּאַנד אַזוי געזונט צו קימאָוטעראַפּי.
דער באַהאַנדלונג פון ברירה איז דעריבער, אויב מעגלעך, אַן אָפּעראַציע: דער כירורג פרוווט צו באַזייַטיקן דעם אָנוווקס גאָר. אויב דאָס איז ניט מעגלעך, דער פּאַציענט באקומט נאָך ראַדיאַציע. איידער אָדער נאָך כירורגיע, קימאָוטעראַפּי קען זיין געגעבן ווי שטיצן. אויב ניט קליין צעל לונג קאַרסינאָמאַ איז דיטעקטאַד אין אַ זייער פרי בינע, אפילו איין ויסשטעלן קען זיין גענוג.
עס האָבן געווען עטלעכע טעראַפּיוטיק אַפּראָוטשיז פֿאַר עטלעכע מאָל, אַזאַ ווי באַהאַנדלונג מיט אַנטיבאָדיעס. זיי זענען בלויז פּאַסיק פֿאַר זיכער פּאַטיענץ.
לייענען מער וועגן דעם וויידספּרעד פאָרעם פון לונג ראַק אין דעם אַרטיקל NSCLC: ניט-קליין צעל לונג ראַק.
לונג ראַק: ז און ריזיקירן סיבות
די סיבה פֿאַר לונג ראַק איז איינער אַנקאַנטראָולד גראָוט פון סעלז אין די אַזוי גערופענע בראָנטשיאַל סיסטעם. דאָס רעפערס צו די גרויס און קליין אַירווייַס פון די לונגען (בראָנטשי און בראָנטשיאָלעס). דער מעדיציניש נאָמען פֿאַר לונג ראַק איז דעריבער בראַנטשיאַל קאַרסינאָמאַ. די וואָרט טייל "קאַרסאַנאָומאַ" שטייט פֿאַר אַ מאַליגנאַנט אָנוווקס פון אַזוי גערופענע עפּיטעליאַל סעלז. זיי פאָרעם די דעקן שטאָף וואָס ליינז די אַירווייַס.
די אַנקאַנטראָולד גראָוינג סעלז מערן זייער שנעל. דעבעי ינקריסינגלי געזונט לונג געוועב. אין אַדישאַן, די ראַק סעלז קענען פאַרשפּרייטן דורך בלוט און לימף כלים און פאָרעם אַ טאָכטער גאָלאָו אנדערש. אַזאַ רימוווז זענען גערופֿן מעטאַסטאַסעס פון לונג ראַק.
מעטאַסטאַסאַז פון לונג ראַק זאָל ניט זיין צעמישט מיט לונג מעטאַסטאַסעס: דאָס זענען צווייטיק טומאָרס אין די לונגען וואָס קומען פֿון ראַקאַס טומאָרס אנדערש אין דעם גוף. לעמאָשל, צווייפּינטל ראַק און רענאַל צעל קאַרסינאָמאַ אָפט גרונט לונג מעטאַסטאַסעס.
סמאָוקינג: די מערסט וויכטיק ריזיקירן פאַקטאָר
די מערסט וויכטיק ריזיקירן פאַקטאָר פֿאַר אַנקאַנטראָולד און מאַליגנאַנט צעל וווּקס אין די לונגען איז סמאָקינג, בעערעך 90 פּראָצענט פון אַלע מענטשן מיט לונג ראַק האָבן אַקטיוולי סמאָוקט אָדער טאָן דאָס נאָך. פֿאַר וואָמען, דאָס אַפּלייז צו לפּחות 60 פּראָצענט פון די פּאַטיענץ. די העכער די ריזיקירן פון קראַנקייט, די פריער עמעצער סטאַרטעד סמאָוקינג און די מער סמאָוקס.
רופאים מעסטן די פריערדיקע פּאַפּיראָס קאַנסאַמשאַן פון אַ פּאַציענט אין דער אַפּאַראַט "פּאַק יאָרן"(פּאַק יאָרן). אויב עמעצער סמאָוקס אַ פּאַק פון פּאַפּיראָס פּער טאָג פֿאַר איין יאָר, דאָס איז גערעכנט ווי "איין פּאַקן יאָר". אויב ער סמאָוקס איין קעסטל פּער טאָג פֿאַר צען יאר אָדער צוויי באָקסעס פּער טאָג פֿאַר פינף יאר, דאָס איז 10 פּאַקקס יעדער. די מער יאָרן פון פּאַקקאַגינג, די העכער די ריזיקירן פון לונג ראַק.
אין דערצו צו די נומער פון פּאַפּיראָס סמאָוקט מין פון סמאָוקינג אַ ראָלע: ווי רויך איר ינכיילד, די ערגער פֿאַר די לונגען. די ריזיקירן פון לונג ראַק אויך האט אַ פּראַל סיגערעץ ערטער: שטאַרק אָדער אפילו פילטערלעסס סיגערעץ זענען דער הויפּט שעדלעך.
עטלעכע יאָרן, איינער ווייסט אַז טיניידזשערז און וואָמען מער שפּירעוודיק צו קאַרסאַנאָודזשעניק סאַבסטאַנסיז אין טאַביק רויך ווי אַדאַלץ און מענטשן.
אָבער, ניט אַלעמען וואָס סמאָוקט פֿאַר עטלעכע יאָרן אין זייער פאַרגאַנגענהייט האט צו זיין דערשראָקן פון לונג ראַק. צומ גליק, די לונגען קענען אויך צוריקקריגן. נאָר אַ ביסל יאָרן נאָך סמאָוקינג ופהער, די ריזיקירן פון לונג ראַק איז דראַפּט נאָוטיסאַבלי. בעערעך 20 צו 30 יאָר נאָך די לעצטע פּאַפּיראָס, אַן עקס-סמאָוקער איז וועגן די זעלבע קרענק ווידער ריזיקירן ווי עמעצער וואָס האט קיינמאָל קווענטשעד. אַזוי עס איז קיינמאָל צו שפּעט צו פאַרלאָזן סמאָוקינג.
פּאַסיוו סמאָוקינג אויך ינקריסאַז די ריזיקירן פון לונג ראַק!
אנדערע ריזיקירן סיבות פֿאַר לונג ראַק
באַזונדער פון סמאָוקינג, עס זענען אנדערע סיבות וואָס קענען פאַרגרעסערן די ריזיקירן פון לונג ראַק:
- מאַטעריאַלס ווי אַסבעסטאַס, אַרסעניק קאַמפּאַונדז אָדער שטאָלץ פון קוואַרץ און ניקאַל
- הויך פאַרפּעסטיקונג פון לופט: די מערסט וויכטיק פאַקטאָר איז דיעסעל סוט. פּאַרטיקיאַלאַט ענין קען אויך האָבן אַ נעגאַטיוו פּראַל אויף ריזיקירן פון לונג ראַק.
- ראַדאָן: נאַטירלעך, ראַדיאָאַקטיוו גאַז איז קאַנסאַנטרייטאַד אין זיכער געביטן. עס איז דער הויפּט געפֿונען אין די נידעריקער פלאָרז פון בנינים.
- גענע: צו אַ זיכער מאָס, לונג ראַק מיינט צו זיין יערושעדיק. ספּעציעל אין זייער יונג פּאַטיענץ עקספּערץ כאָשעד אַ גענעטיק פּרידיספּאַזישאַן. דאָס קען מאַכן די מענטשן מער סאַסעפּטאַבאַל צו ינפלוענסעס פון לונג-שעדיקן (אַזאַ ווי סמאָוקינג).
- לונג סקאַרינג: זיי שטייען, למשל, ווי אַ רעזולטאַט פון טובערקולאָסיס אָדער נאָך כירורגיע.
- ווירוסעס: וויראַל חולאתן קענען אויך זיין ינוואַלווד אין דער אַנטוויקלונג פון בראַנטשיאַל ראַק. היוו און מענטשלעך פּאַפּיללאָמאַווירוסעס (הפּוו) זענען סאַספּעקטיד.
- נידעריק-וויטאַמין דיעטע: אויב איר עסן ביסל פרוכט און וועדזשטאַבאַלז, די ריזיקירן פון לונג ראַק אויס צו פאַרגרעסערן. דאָס איז ספּעציעל אמת פֿאַר סמאָוקערז. די ינטייק פון וויטאַמין ביילאגעס איז נישט אַן אָלטערנאַטיוו: ספּעציעל מיט סמאָוקערז, אַזאַ פּרעפּעריישאַנז ויסקומען צו פאַרגרעסערן די ריזיקירן פון בראַנטשיאַל ראַק אפילו מער.
אויב עטלעכע פון די סיבות זענען פאָרשטעלן אין דער זעלביקער צייט, די מאַשמאָעס פֿאַר לונג ראַק טאָן ניט נאָר לייגן זיך: אלא די ריזיקירן פון קרענק ינקריסיז פילע מאָל. למשל, אַ הויך פּאַלוטאַנט מאַסע אין די לופט ינקריסאַז די ריזיקירן פון לונג ראַק אין סמאָוקערז פיל מער ווי אין ניט-סמאָוקערז.
מאל איר קענען קיין גרונט פֿאַר לונג ראַק געפֿינען. דאָס איז גערופן אַ ידיאָפּאַטהיק קרענק. דאָס איז מערסט אָפט אַפּלייז צו די אַזוי גערופענע אַדענאָקאַרזינאָמאַ פון אַלע טייפּס פון לונג ראַק. דאָס איז אַ פאָרעם פון ניט-קליין צעל לונג קאַרסינאָמאַ.
לונג ראַק: יגזאַמאַניישאַנז און דיאַגנאָסיס
די דיאַגנאָסיס פון לונג ראַק איז אָפט געמאכט שפּעט. סימפּטאָמס אַזאַ ווי פּערסיסטענט הוסט, קאַסטן ווייטיק און שאָרטנאַס פון אָטעם זענען אָפט נישט אנערקענט דורך סמאָוקערז ווי מעגלעך וואונדער פון לונג ראַק. רובֿ פּאַטיענץ פשוט באַשולדיקן סמאָוקינג. אנדערע כאָשעד אַ שווער קאַלט, בראָנטשיטיס אָדער לונגענ-אָנצינדונג הינטער די ומבאַקוועמקייַט. בלויז מעדיציניש יגזאַמאַניישאַנז געבן דעם חשד פון אַ בראַנטשיאַל קאַרסינאָמאַ.
דער ערשטער פונט פון קאָנטאַקט פֿאַר מעגלעך סימפּטאָמס פון לונג ראַק איז די משפּחה דאָקטער. אויב נויטיק, ער וועט אָפּשיקן די פּאַציענט צו ספּעשאַלאַסץ, פֿאַר בייַשפּיל צו אַ רענטגענ שטראַל מומכע (ראַדיאָלאָגיסט), פּולמאָנאָלאָגיסט (פּולמאָנאָלאָגיסט) אָדער ראַק ספּעשאַלייזד (אָנקאָלאָגיסט) אין סדר צו דיאַגנאָזירן לונג ראַק, אַן דורכקוק פון די מעדיציניש געשיכטע, אַ גשמיות און פאַרשידן אַפּאַראַט יגזאַמאַניישאַנז זענען נייטיק.
מעדיציניש געשיכטע און גשמיות דורכקוק
ערשטער, דער דאָקטער קאַמפּיילז די מעדיציניש געשיכטע פון דער פּאַציענט (אַנאַמנעסיס) אין שמועס מיט דער פּאַציענט:
ער באשרייבט די סימפּטאָמס אַזאַ ווי רעספּעראַטאָרי נויט אָדער קאַסטן ווייטיק פּונקט. ער פרעגט אויך וועגן ריזיקע פאקטארן פאר לונג ראַק, צום ביישפּיל פרעגט ער צי דער פאציענט רייכערט אָדער ארבעט אויף מאטריאלן ווי אסבעסטא אדער ארסעניק באמבעס.
אינפֿאָרמאַציע וועגן מעגלעך פאַר-יגזיסטינג אָדער אַנדערלייינג חולאתן אַזאַ ווי COPD אָדער כראָניש בראָנטשיטיס איז אויך וויכטיק פֿאַר דיאַגנאָסיס פון לונג ראַק. פּאַטיענץ זאָל אויך זאָגן דעם דאָקטער אויב עס זענען שוין קאַסעס פון לונג ראַק אין זייער משפּחה.
נאָך די אַנאַמנעסיס אינטערוויו, דער דאָקטער וועט קערפאַלי ונטערזוכן דעם פּאַציענט פיזיקלי. פֿאַר בייַשפּיל, ער טאַפּס און הערט די לונגען פון דער פּאַציענט און מעסטן די בלוט דרוק און די דויפעק. די ויספאָרשונג קען געבן מעגלעך קלוז צו די גרונט פון די טענות. אין דערצו, דער דאָקטער קען אַזוי בעסער אַססעסס די אַלגעמיינע געזונט פון דעם פּאַציענט.
רענטגענ-שטראַל
ניצן אַ רענטגענ-שטראַל פון די קאַסטן (X-Ray קאַסטן), דער דאָקטער קען שוין דעטעקט זיכער ענדערונגען אין די לונג געוועב. אויב דאָס פירט צו די חשד פון לונג ראַק, דער ווייַטער שריט איז קאַמפּיוטערייזד טאָמאָגראַפי (CT).
אגב, דער דאָקטער יגזאַמאַנז דער פּאַציענט אין צוויי לעוועלס, דאָס הייסט פון פראָנט און פֿון דער זייַט.
קאָמפּיוטער טאָמאָגראַפי (CT)
קאַמפּיוטאַד טאָמאָגראַפי גיט דיטיילד סעקשאַנאַל בילדער פון די לונגען אין הויך האַכלאָטע. דאָס איז מעגלעך מיט די הילף פון רענטגענ-שטראַלן, וואָס זענען באטייטיק העכער דאָזע ווי מיט אַ נאָרמאַל רענטגענ שטראַל. אין דערצו, דער פּאַציענט איז געגעבן אַ קאַנטראַסט אַגענט אין שטייַגן. אַזוי די פאַרשידענע געוועב סטראַקטשערז זענען בעסער רעפּריזענטיד.
דער דאָקטער קען נוצן די CT צו אַססעסס סאַספּישאַס לונג ענדערונגען בעסער ווי די רענטגענ שטראַל בילדער. דאָס קען באַשטעטיקן דעם חשד פון לונג ראַק.
דורכקוק פון געוועב סאַמפּאַלז (ביאָפּסי)
צו זיין זיכער אַז אַ באַוווסט פּלאַץ אין די לונג געוועב איז אַקשלי אַ בראַנטשיאַל קאַרסינאָמאַ, מען דאַרף נעמען אַ קליין שטיק פון געוועב און ונטערזוכן עס מיקראָסקאָפּיקאַללי. דעפּענדינג אויף די פּלאַץ פון די סאַספּישאַס געגנט, פאַרשידענע מעטהאָדס זענען געניצט:
אין די לונג אָפּשפּיגלונג (בראָנטשאָסקאָפּי) ינטראַדוסיז אַ רער מיט אַ קליינטשיק אַפּאַראַט (ענדאָסקאָפּ) איבער די מויל אָדער נאָז אין די טראַטשעאַ פון די פּאַציענט און ווייַטער אין די בראָנטשי. אויב איר אָנקוקן אינעווייניק, אַ אָנוווקס קענען אָפט שוין זיין וויזשוואַלי דערקענט. אין דערצו, דער דאָקטער קען אין דעם קאָנטעקסט פון בראָנטשאָסקאָפּי מיט פייַן ינסטראַמאַנץ אונטער וויזשאַוואַל קאָנטראָל געוועב סאַמפּאַלז און סאַקרישאַנז פון די לונגען.
אויב איר קען נישט דערגרייכן די סאַספּישאַס געוועב דורך די בראָנטשי שוואַך אָדער גאָר נישט, דער דאָקטער פּערפאָרמז אַ אַזוי-גערופֿן טראַנסטהאָראַסיק נאָדל שטרעבונג דורך: ער סטינגז מיט אַ זייער פייַן נאָדל פון די אַרויס צווישן די ריבס. אונטער קאָרט קאָנטראָל, ער פירט די נאָדל שפּיץ צו די סאַספּעקטיד לונג געגנט. דערנאָך ער סאַקאַנז (אַספּיירז) עטלעכע געוועב איבער די נאָדל.
אין עטלעכע פּאַטיענץ, ניט בראָנטשאָסקאָפּי אדער טראַנסטהאָראַסיק נאָדל אַספּיראַטיאָן איז מעגלעך. אין אנדערע פאלן, ביידע שטודיום געבן קיין קלאָר רעזולטאַט. דעמאָלט איינער קענען כירורגיש ביאָפּסי נייטיק: אָדער דער כירורג אָפּענס די טאָראַקס מיט אַ גרעסערע ינסיזשאַן (טהאָראַקאָטאָמי) און נעמט אַ מוסטער פון די סאַספּישאַס געוועב. אָדער ער לייגט קליין קאַץ אין די קאַסטן, איבער וואָס ער ינטראַדוסיז אַ קליין אַפּאַראַט און פייַן ינסטראַמאַנץ פֿאַר געוועב באַזייַטיקונג (ווידעא-אַסיסטאַד טהאָראַקאָסקאָפּי, וואַטס).
די אַוועקגענומען געוועב מוסטער איז יגזאַמאַנד אונטער די מיקראָסקאָפּ. אין אַלגעמיין, עס איז שוין מעגלעך צו דעטעקט דורך ווייניקערע סעלז צי לונג ראַק איז פאָרשטעלן און, אויב אַזוי, וואָס אָנוווקס טיפּ (סיטאָלאָגיקאַל דיאַגנאָסיס). בלויז אין ספּעציעל פאלן, עס איז נייטיק צו ונטערזוכן גרעסערע געוועבן סעקשאַנז (היסטאָלאָגיקאַל דיאַגנאָסיס).
ויספאָרשונג פון אָנוווקס פאַרשפּרייטן (סטאַגינג)
אויב די דיאַגנאָסיס פון "לונג ראַק" איז קלאָר, דער ווייַטער שריט איז צו פאָרשן די פאַרשפּרייטן פון דעם גוף אין דעם גוף. דער אָפּטיילונג פון דער לערנען איז ריפערד צו רופאים סטאַגינג (ענגליש פֿאַר "סטאַגינג"). בלויז דורך אַזאַ אַ סטאַגינג קענען זיי קלאַסאַפיי די בראַנטשיאַל קאַרסינאָמאַ לויט די TNM קלאַסאַפאַקיישאַן.
סטאַגינג ינוואַלווז דרייַ טריט:
- דורכקוק פון אָנוווקס גרייס (ט סטאַטוס)
- דורכקוק פון ינוואַלוומאַנט פון לימף נאָדע (N סטאַטוס)
- זוך מעטאַסטאַסעס (ב סטאַטוס)
דורכקוק פון די ערשטיק אָנוווקס (ה-סטאַטוס)
ערשטער, מיר פאָרשן די גרייס פון דעם אָנוווקס פֿון וואָס לונג ראַק ערידזשאַנייץ (ערשטיק אָנוווקס). פֿאַר דעם צוועק, דער פּאַציענט באקומט אַ קאַנטראַסט אַגענט איידער ער ניצט זיין קאַסטן און אויבערשטער בויך קאַמפּיוטאַד טאָמאָגראַפי (CT) יגזאַמאַנד. דער קאַנטראַסט מיטל אַקיומיאַלייץ פֿאַר אַ קורץ צייַט דער הויפּט אין די אָנוווקס געוועב און ז אַ צייכן אויף די CT בילד. דער דאָקטער קען אַססעסס די מאָס פון די ערשטיק אָנוווקס.
אויב די דורכקוק דורך CT איז נישט מינינגפאַל גענוג, ווייַטער פּראָוסידזשערז זענען געניצט. דאָס קען זיין למשלE אַלטראַסאַונד דורכקוק פון די קאַסטן (טאָראַקס סאָנאָגראַפי) אָדער איינער מרי זייט (MRT).
דורכקוק פון ינוואַלוומאַנט פון לימף נאָדע (N סטאַטוס)
כּדי צו פּלאַן די טעראַפּיע אָפּטימאַללי, דער דאָקטער דאַרף וויסן צי די לונג ראַק שוין אַפעקטאַד לימף נאָודז. ווידער, די דורכקוק מיט קאַמפּיוטאַד טאָמאָגראַפי (קאָרט) העלפּס. אָפט אַ ספּעציעל טעכניק איז געניצט: די אַזוי גערופענע פדג-ליבלינג / קאָרט, דאָס איז אַ קאָמבינאַציע פון Positron Emission Tomography (PET) און CT:
טאָמאָגראַפי פון פּאָסיטראָן ימישאַן (ליבלינג) איז אַ יאָדער מעדיצין דורכקוק. דער ליגן פּאַציענט איז ערשטער ינדזשעקטיד אַ קליינטשיק סומע פון אַ ראַדיאָאַקטיוו מאַטעריע אין אַ אָדער. די FDG-PET / CT איז וועגן פדג, דאָס איז אַ ראַדיאָ-לייבאַלד פּשוט צוקער (פלואָראָדעאָקסיגוקלאָוסע). עס ספּרעדז אין דעם גוף און אַקיומיאַלייץ דער הויפּט אין געוועבן מיט געוואקסן מעטאַבאַליק טעטיקייט, למשל אין קאַנסעראַס געוועב. אין דעם צייט, דער פּאַציענט מוזן בלייַבן ווי שטיל ווי מעגלעך. נאָך 45 (צו 90) מינוט, די PET / CT יבערקוקן איז דורכגעקאָכט צו וויזשוואַלייז די פאַרשפּרייטונג פון פדג אין דעם גוף:
די ליבלינג אַפּאַראַט קען זייער גוט פאָרשטעלן די פאַרשידענע מעטאַבאַליק טעטיקייט אין די פאַרשידענע געוועבן. דער הויפּט אַקטיוו געביטן (אַזאַ ווי ראַק סעלז אין לימף נאָודז אָדער מעטאַסטאַסאַז) ממש "שייַנען" אויף די ליבלינג בילד. ביינער, אָרגאַנס און אנדערע סטראַקטשערז פון דעם גוף קענען נישט פאָרשטעלן די ליבלינג. דאָס איז געטאן דורך די כּמעט סיימאַלטייניאַס קאָמפּיוטער טאָמאָגראַפי קאָרט (ליבלינג אַפּאַראַט און קאָרט זענען קאַמביינד אין איין מיטל). עס אַלאַוז אַ זייער פּינטלעך פאַרטרעטונג פון די פאַרשידן אַנאַטאַמיקאַל סטראַקטשערז. קאַמביינד מיט די גענוי מאַפּינג פון מעטאַבאַליק טעטיקייט, עס איז מעגלעך צו געפֿינען קאַנסעראַס ליזשאַנז.
קאָנקלוסיאָן: מיט FDG-PET / CT, מעטאַסטאַסאַז פון לונג ראַק אין לימף נאָודז און אפילו מער ווייַט אָרגאַנס און געוועבן קענען זיין געוויזן זייער אַקיעראַטלי. צו זיין אויף דער זיכער זייַט, דער דאָקטער קען נעמען אַ געוועב מוסטער פון די סאַספּישאַס געגנט און ונטערזוכן עס פֿאַר ראַק סעלז (ביאָפּסי).
זוך מעטאַסטאַסעס (ב סטאַטוס)
צעוואָרפן קאַנסעראַס סעלז אין אנדערע אָרגאַנס איז אַ גרויס פּראָבלעם אין בראָנטשיאַל קאַרסינאָמאַ. מעטאַסטאַסעס זענען דער הויפּט פּראָסט אין די לעבער און מאַרך ווי געזונט ווי אין די ביינער און אַדרענאַל גלאַנדז. Prinzipiell kann aber jede Körperstruktur von den Krebszellen befallen werden. Lungenkrebs, der bereits gestreut hat, gilt als nicht mehr heilbar.
Mit der oben beschriebenen Spezialuntersuchung FDG-PET/CT können Metastasen überall im Körper nachgewiesen werden. Um mögliche Absiedlungen im Gehirn ausfindig zu machen, wird zudem der Schädel mittels Kernspintomografie (MRT) untersucht.
Bei manchen Patienten ist eine FDG-PET/CT nicht möglich. Die Alternative ist dann eine קאַמפּיוטאַד טאָמאָגראַפי אָדער Ultraschall-Untersuchung des Rumpfes und zusätzlich eine sogenannte Knochenszintigrafie, אויך Ganzkörper-MRT-Aufnahmen sind möglich.
בלוט טעסץ
Es gibt keine Blutwerte, mit deren Hilfe sich Lungenkrebs sicher diagnostizieren lässt. Allerdings kann man sogenannte Tumormarker im Blut bestimmen. Das sind Substanzen, deren Blutspiegel bei einer Kresberkrankung erhöht sein kann. Denn die Tumormarker werden entweder von den Krebszellen selbst oder aber vom Körper als Reaktion auf den Krebs verstärkt produziert.
Mediziner kennen zwei Tumormarker, die bei Lungenkrebs oft erhöht sind: die neuronenspezifische Enolase (NSE) und CYFRA 21-1. Anhand dieser Marker allein kann man aber keine Diagnose stellen. Sie dienen vielmehr der Verlaufsbeurteilung: Ihre Konzentration im Blut wird regelmäßig bestimmt. So kann der Arzt abschätzen, wie schnell der Tumor wächst beziehungsweise ob nach einer Behandlung erneut Krebszellen auftauchen.
Untersuchung des Auswurfs
Der Auswurf (Sputum), den ein Patient aus der Lunge hochhustet, kann ebenfalls untersucht werden. Diese Methode wird vor allem dann angewendet, wenn andere Diagnoseverfahren nicht möglich sind (etwa weil der Gesundheitszustand des Patienten zu schlecht ist).
Ist der Auswurf unauffällig, heißt das aber nicht unbedingt, dass kein Lungenkrebs vorliegt. Die Untersuchung des Auswurfs dient eher dazu, einen bereits vorhandenen Verdacht zu bestätigen.
Untersuchung von Lungenwasser
Bei Lungenkrebs-Patienten bildet sich oft "Lungenwasser". Das heißt: Es sammelt sich vermehrt Flüssigkeit zwischen Lungenfell und Rippenfell. Ein solcher Pleuraerguss kann aber auch andere Ursachen haben. Zur Abklärung wird der Arzt über eine feine Hohlnadel eine Probe des Ergusses entnehmen (Pleurapunktion) und mikroskopisch untersuchen. So kann er feststellen, wodurch der Erguss entstanden ist.
Gibt es Vorsorgeuntersuchungen bei Lungenkrebs?
Eine allgemeine Früherkennung, wie man sie zum Beispiel bei Brustkrebs, Darmkrebs oder Hautkrebs anwendet, ist bei Lungenkrebs schwierig. Man könnte zwar regelmäßig zum Beispiel Röntgen-Aufnahmen des Brustkorbs machen, das Blut auf Tumormarker untersuchen oder den Auswurf analysieren. Solche Vorsorgeuntersuchungen sind aber entweder zu ungenau oder aber zu empfindlich. Im zweiten Fall könnte sich ein unbegründeter Krebsverdacht ergeben. Außerdem bedeuten regelmäßige Röntgen- oder auch CT-Untersuchungen eine Strahlenbelastung für den Betroffenen.
Menschen, die ein hohes Risiko für Lungenkrebs haben, könnten allerdings von Vorsorgeuntersuchungen profitieren. Es wurden zum Beispiel Studien durchgeführt, bei denen Risikopatienten regelmäßig mittels Computertomografie (CT) mit niedriger Strahlendosis untersucht wurden. Auf diese Weise konnte etwa bei starken Rauchern Bronchialkrebs früher entdeckt werden. Dies muss aber noch genauer untersucht werden. Erst dann kann man vielleicht solche Vorsorgeuntersuchungen für bestimmte Risikogruppen empfehlen.
Lungenkrebs: Krankheitsverlauf und Prognose
Für Patienten, die eine Therapie mit Heilungsabsicht (kurative Therapie) bekommen haben, gibt es einen speziellen Nachsorgeplan. Nach Abschluss der Behandlung sollten sie in regelmäßigen Abständen zu Kontrolluntersuchungen ins Krankenhaus gehen. Besonders wichtig sind regelmäßige Röntgen- und CT-Bilder. Der Arzt wird diese jeweils im Vergleich zu den letzten Aufnahmen des Patienten beurteilen.
Auch Patienten, bei denen keine Heilung mehr zu erwarten ist, werden regelmäßig vom Arzt untersucht. So lässt sich feststellen, ob die palliative Therapie die Symptome ausreichend lindert oder eventuell angepasst werden muss.
Lungenkrebs: Prognose
Insgesamt hat das Bronchialkarzinom eine schlechte Prognose: Lungenkrebs wird bei vielen Patienten erst entdeckt, wenn die Erkrankung bereits weit fortgeschritten ist. Eine Heilung ist dann oft nicht mehr möglich. Wird der Lungenkrebs in frühen Stadien entdeckt, kann man eventuell operieren. Nach einiger Zeit bildet sich aber oft ein erneuter Krebstumor (Rückfall = Rezidiv).
Gerade weil die Heilungschancen so gering sind, ist es wichtig, das Risiko für Lungenkrebs nicht unnötig zu erhöhen. Der wichtigste Faktor, den jeder selbst in der Hand hat, ist das Rauchen. Wer auf das Qualmen verzichtet oder gar nicht erst damit anfängt, senkt deutlich sein persönliches Risiko für ein Bronchialkarzinom. Prognose und Verlauf einer bereits bestehenden Lungenkrebs-Erkrankung lassen sich ebenfalls verbessern, wenn man mit dem Rauchen aufhört.
Lungenkrebs: Lebenserwartung
Wer die Diagnose Lungenkrebs bekommt, stellt sich oft die Frage: "Wie lange werde ich noch leben?" Für den Arzt ist es nicht ganz einfach, diese Frage zu beantworten. Die Lebenserwartung bei Lungenkrebs hängt nämlich von verschiedenen Faktoren ab:
Es spielt zum Beispiel eine Rolle, wie weit fortgeschritten der Tumor zum Zeitpunkt der Diagnose ist. Lungenkrebs wird oft erst spät entdeckt, was sich nachteilig auf die Lebenserwartung des Patienten auswirkt. Ebenfalls einen Einfluss auf das Überleben hat die Art des Tumors: Nicht-Kleinzellige Bronchialkarzinome wachsen langsamer als Kleinzellige. Sie haben deshalb generell eine bessere Prognose.
Der allgemeine Gesundheitszustand ist ebenfalls wichtig: Wenn zum Beispiel die Herz- und Lungenfunktion eines Patienten deutlich geschwächt sind, kann es sein, dass bestimmte Behandlungsformen nur eingeschränkt oder gar nicht durchgeführt werden können. Das kann die Lebenserwartung des Lungenkrebs-Patienten deutlich senken.
Nähere Informationen zu Lebenserwartung und Heilungschancen bei Lungenkrebs erfahren Sie im Text Lungenkrebs: Lebenserwartung.
ווייטער אינפֿאָרמאַציע:
גיידליינז:
- S3-Leitlinie "Prävention, Diagnostik, Therapie und Nachsorge des Lungenkarzinoms" der Arbeitsgemeinschaft der Wissenschaftlichen MedizinischenFachgesellschaften e.V., der Deutschen Krebsgesellschaft e.V. und der Deutschen Krebshilfe (2018)
שטיצן גרופּעס:
- Bundesverband Selbsthilfe Lungenkrebs e.V.
- Selbsthilfe Lungenkrebs
- Deutsche Krebshilfe e.V.